Esistono delle caratteristiche specifiche che ci consentono di definire un neonato nato a termine sano. È importante saperle riconoscere, osservando il neonato nelle prime ore successive al parto, con il fine di identificare precocemente eventuali stati patologici che possono essere prontamente trattati.
Neonato a termine sano
Si definisce neonato a termine sano, il nato di età gestazionale compresa tra le 37 settimane complete e la fine della 41 a settimana. Il 90% dei neonati in Italia nasce dopo una gravidanza a termine, è di peso appropriato, non ha difetti congeniti evidenti né malattie. Il neonato sano viene anche definito neonato fisiologico ovvero il neonato che alla nascita presenta tutte quelle caratteristiche fisiologiche (normali) che lo rendono classificabile come sano.
Fenomeni fisiologici neonatali
Durante i primi giorni di vita il neonato presenta numerose modificazioni fisiologiche, che per la loro peculiarità, e limitatamente a questo particolare periodo, vengono comunemente definite fenomeni neonatali.
Vediamo insieme quali sono:
- emissione di meconio, il primo contenuto intestinale emesso dal neonato dopo la nascita, il meconio, è di aspetto verde nerastro, consistente, vischioso. È costituito da bile ispessita, cellule epiteliali, acidi grassi, bilirubina e viene emesso di norma entro le prime 24 ore dalla nascita. Dopo 3-4 giorni le feci cambiano aspetto (feci di transizione) in rapporto all’alimentazione e alla colonizzazione batterica dell’intestino; entro la prima settimana di vita si hanno le feci definitive. Se l’emissione di meconio non è avvenuta entro le 24-36 ore, occorre ricercare le eventuali cause patologiche (ileo da meconio, ostruzioni intestinali basse);
- prima minzione, nella maggior parte dei casi la prima minzione avviene entro le 12-24 ore dalla nascita; solo nel 2% dei casi si osserva dopo le 48 ore. La diuresi nel primo giorno di vita è scarsa (non più di 15 ml), poi aumenta rapidamente, fino a raggiungere anche i 300 ml in decima giornata, a causa di uno scarso assorbimento tubulare idrico. Il peso specifico è di 1001-1020. Vengono eliminati grandi quantità di urati (che tingono il pannolino di rossastro o giallo-rosa) e tracce di albumina (nei primi 3 giorni);
- calo ponderale, nei primi giorni dopo la nascita il peso del neonato diminuisce. Nel neonato a termine la perdita di peso è generalmente del 6-7% ed è considerata fisiologica fino al 10%; un calo superiore si verifica nel pretemine. Il calo maggiore avviene nelle prime 24 ore; il valore ponderale minimo viene raggiunto nel terzo, quarto giorno di vita. Il recupero del peso iniziale avviene solitamente entro il 7° giorno di vita, comunque entro le due settimane. Le cause che concorrono a determinare il calo ponderale sono:
- il bilancio idrico negativo (la quantità di liquidi introdotta nel primi 2-3 giorni non compensa quella eliminata con la riduzione degli edemi presenti alla nascita. emissione di urine, prespiratio insensibilis);
- asportazione della vernice caseosa;
- emissione del meconio (complessivamente 60-90 gr);
- essiccamento del cordone ombelicale;
- tumore da parto, a causa delle sollecitazioni pressorie del parto, il capo del neonato presenta spesso alla nascita una tumefazione (tumore da parto) da edema del tessuti molli, pastosa, talora ecchimotica, a limiti sfumati, non delimitata dalle suture ossee, più spesso localizzata in sede parieto-occipitale. Non ha alcun significato patologico e si risolve spontaneamente in pochi giorni. Va nettamente distinta dal cefaloematoma, raccolta ematica sotto il periostio, che non oltrepassa le suture delle ossa interessate, causata da parto traumatico, soprattutto con applicazione di forcipe;
- crisi genitale, con questo termine si indicano alcuni fenomeni a carico dei genitali, delle ghiandole mammarie e della cute, che si manifestano in un discreto numero di neonati, per la presenza in circolo di ormoni di origine materna e placentare (gonadotropina LH, estrogeni, progesterone), ma anche per effetti endocrini neonatali da attivazione ipofisaria (specie LH nel maschio e FSH nella femmina). Compaiono generalmente a partire dal 3°-4° giorno di vita e persistono abitualmente per i primi 15 giorni, ma spesso anche per tutto il primo mese. Le principali manifestazioni non richiedono alcun trattamento, regredendo spontaneamente in modo graduale, e sono:
- nella femmina, tumefazione dei genitali esterni, secrezione vaginale lattescente, piccole perdite ematiche provenienti dall’ endometrio, ingrossamento di vagina, utero e ovaie;
- nel maschio, tumefazione del pene, ingrossamento della prostata e delle vescicole seminali, idrocele transitorio;
- in entrambi i sessi, tumefazione mammaria (mastopatia neonatale) con frequente secrezione di liquido colostrale, più raramente acne e ipertricosi.
- Ittero fisiologico, a partire dalla seconda, terza giornata di vita, molti neonati presentano un colorito itterico della cute delle mucose; questo ittero dopo aver raggiunto la massima intensità in quarta, quinta giornata, regredisce entro la prima settimana o all’inizio della seconda, ed è detto ittero fisiologico. L’ittero fisiologico deve essere distinto da quello patologico (per esempio un ittero dovuto dalla MEN) e da quello che può essere causato dall’allattamento al seno o dal latte materno. Quest’ultimo è la risultante di una complessa interazione di fattori, derivanti dal metabolismo bilirubinico del neonato, ma essenzialmente riconducibili a due condizioni principali:
- aumentato carico di bilirubina che giunge la fegato;
- immaturità funzionale del fegato.
Valutazione delle caratteristiche generali del neonato
Una prima valutazione del neonato deve essere praticata dal pediatra-neonatologo subito dopo la nascita, in sala parto. Un secondo e più dettagliato esame va eseguito entro le prime 24 ore di vita; altra visita è necessaria prima della dimissione, poiché alcune anomalie, soprattutto cardiache, possono evidenziarsi solo dopo qualche giorno dalla nascita.
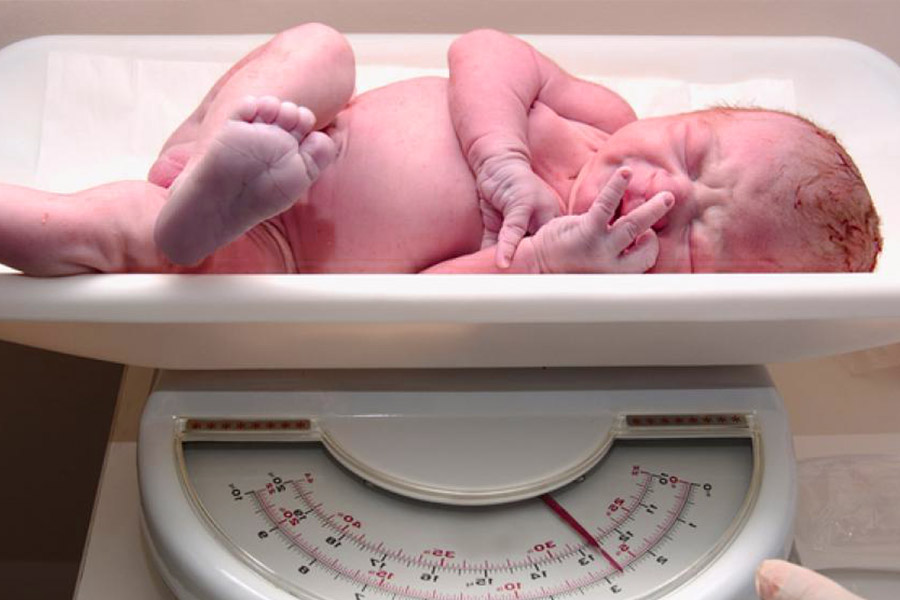
Misure di lunghezza, peso e circonferenza cranica sono assolutamente necessarie e vanno valutate in relazione all’età gestazionale, che va determinata in maniera il più possibile precisa per ciascun neonato.
Ad ogni controllo su tutti i neonati si dovrebbe procedere inizialmente all’ispezione generale e alla valutazione della funzione respiratoria e cardiocircolatoria, per poi passare all’esame classico dei vari organi e apparati.
Vediamo insieme, in generale, le principali valutazioni:
- misurazioni: vanno sistematicamente determinati il peso, la lunghezza e la circonferenza cranica che devono essere rispettivamente, 3500 gr, 52 cm, 35 cm nel maschio; 3400 gr, 51 cm e 35 cm nella femmina. Ovviamente tali parametri sono soggetti a variazioni correlate allo stato generale del neonato, al parto, all’età gestazionale e al sesso; tant’è vero che per la valutazione auxologica del neonato vengono utilizzate delle carte o curve standard neonatali, nelle quali sono rappresentate graficamente, alle varie età gestazionali, i valori percentili della variabile antropometrica considerata, calcolati su una popolazione di riferimento;
- attività respiratoria: la respirazione del neonato, la frequenza e il ritmo variano significativamente in rapporto all’attività fisica, al pianto, allo stato di veglia o di sonno. La frequenza respiratoria dopo le prime 12 ore di vita, a riposo, è di circa < 60 atti/min; il tipo di respiro è quasi esclusivamente addominale, cioè diaframmatico, a causa della cedevolezza delle costole e dello scarso sviluppo dei muscoli respiratori. Tipico di questa età è il respiro periodico, caratterizzato da periodi di respiro regolare, della durata di circa 1 minuto, intervallati da brevi pause respiratorie, di circa 5-10 secondi;
- attività cardiocircolatoria: dopo le prime 12-24 ore di vita, i valori della frequenza cardiaca si stabilizzano tra 120 e 160 battiti al minuto;
- addome: l’addome del neonato è espanso, globoso, con pareti cedevoli, per ipotonia della muscolatura. Un’eccessiva distensione della parete addominale, se presente alla nascita o subito dopo, deve far pensare a un’ostruzione o una perforazione del tratto gastrointestinale, spesso dovute a ileo da meconio; una distensione più tardiva suggerisce un’ostruzione dell’ultimo tratto intestinale, una sepsi o una peritonite. Un’addome avvallato (a barca) può indicare un’ernia diaframmatica. L’ernia ombelicale, più frequente nel pretermine, regredisce nella maggior parte dei casi spontaneamente entro il primo anno di vita. È importante la palpazione dell’addome per escludere la presenza di eventuali masse; alla palpazione si nota il fegato debordante di circa 2 cm al di sotto dell’arcata costale (fisologico), meno frequentemente è possibile apprezzare il margine inferiore della milza, i reni invece sono rilevabile ad una palpazione più profonda;
- genitali: l’aspetto dei genitali varia con l’età gestazionale. Nel maschio a termine i testicoli nella maggior parte dei casi sono presenti nello scroto o sono apprezzabili nel canale inguinale; tuttavia nel 3-4% dei nati a termine si ha il testicolo ritenuto (questa condizione deve essere attentamente valutata e seguita nel corso degli anni poiché fattore predisponente del tumore al testicolo). Il prepuzio del neonato è in genere molto aderente al glande, ma consente di solito la visualizzazione dell’orifizio uretrale, necessaria per escludere la presenza di ipospadia o epispadia. È abbastanza frequente un’idrocele transitorio, facilmente evidenziabile mediante transilluminazione. Nella femmina, molto spesso, in rapporto alla “crisi genitale del neonato”, le grandi labbra e il clitoride sono ipertrofici. Qualche piccola perdita vaginale o muco-emorragica può durare anche 8-10 giorni e, in caso di imperfezione imenale, può determinare idrometrocolpo;
- ano: deve essere controllata la pervietà e, poiché la presenza di un’imperfezione anale non sempre è visibile, essa deve essere ricercata mediante sonda rettale;
- anche e arti: le anomalie ortopediche dovrebbero essere diagnosticate o sospettate nelle prime settimane di vita. L’esame delle anche comprende essenzialmente le manovre di Ortolani e di Barlow per lo screening della displasia congenita dell’anca; l’esame degli arti consiste nella valutazione delle dimensioni, della simmetria e della presenza di anomalie congenite. Il piede torto rappresenta l’anomalia scheletrica di più comune riscontro: deve essere distinta la malposizione, riducibile, che non richiede alcun intervento, dalla malformazione, che richiede l’intervento di un ortopedico pediatra.
Questi sono gli elementi che vanno sottoposti ad un’attenta valutazione alla nascita per poter classificare il neonato come neonato sano; va sottolineato che la descrizione che abbiamo fornito fa riferimento ad una categoria di elementi che possono essere valutati visibilmente anche dal genitore là dove dovessero comparire nei giorni successivi al parto, quando il neonato sta a casa con i genitori, i quali possono dimostrarsi grandi collaboratori di medici e infermieri nell’osservazione del piccolo nato. È chiaro, comunque, che la valutazione spetta sempre al medico pediatra e ai suoi collaboratori, quali gli infermieri pediatrici, per individuare e definire eventuali diagnosi, prognosi e trattamenti.
Un altro esame importante è quello neurologico e comportamentale, questo tipo di esame ovviamente richiede più propriamente l’attenzione medica. Per ulteriori informazioni riguardo questo tipo di valutazione, è consigliabile una lettura dell’articolo sullo sviluppo psicomotorio, presente sul nostro sito.