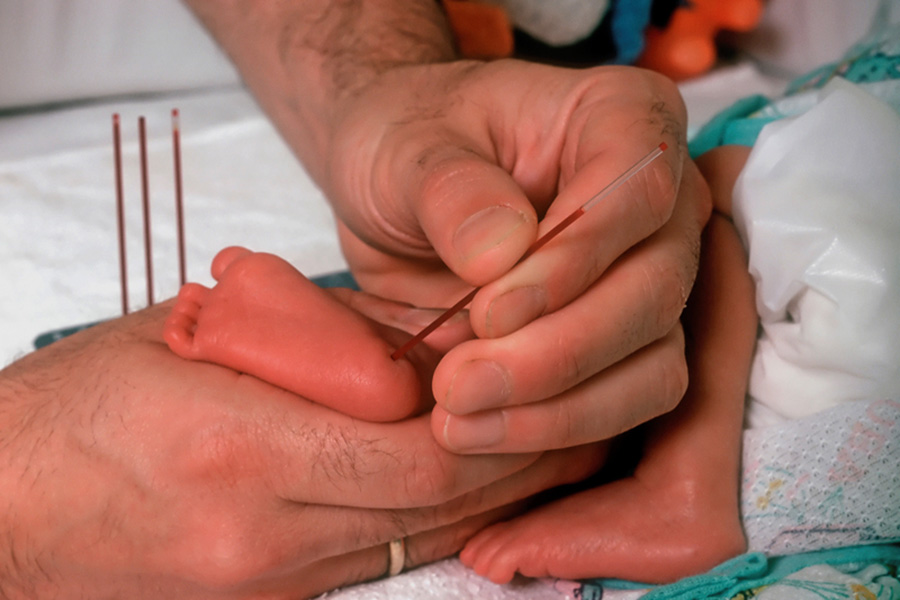
Per prelievo di sangue venoso si intende la puntura di una vena per raccogliere un quantitativo di sangue variabile che verrà successivamente analizzato per indagini chimiche, morfologiche e batteriologiche.
Il prelievo può essere effettuato da accessi venosi, arteriosi e capillari. Nell’adulto le sedi più frequentemente utilizzate sono le vene basilica e cefalica della faccia volare dell’avambraccio, mentre nel neonato si utilizzano vene di maggior calibro, quali la vena giugulare esterna e la femorale.
Nei neonati risulta particolarmente difficoltoso reperire le vene che decorrono superficialmente e, in tal caso, la variabile determinante per la riuscita del procedimento è l’abilità dell’operatore.
Nel momento della scelta della vena si devono escludere quelle che decorrono in zone interessate da alterazioni patologiche (edemi, traumi, flogosi, fratture, paresi ferite ecc.) .
Il materiale (siringa o sistema Vacutainer) devono essere sterili e monouso, al fine di evitare possibili contaminazioni del campione prelevato, del paziente e dell’infermiere.
La siringa è costituita da una camicia graduata che va da 2,5 a 60 ml, da uno stantuffo e da un beccuccio eccentrico, sul quale viene applicato un ago di 19 –21 Gauge ( aghi di minor calibro possono causare emolisi del campione prelevato); mentre, il sistema Vacutainer è costituito da una camicia porta provetta, e di un ago di diverse misure dotato ad una estremità di un sistema che consente l’introduzione del sangue direttamente nelle provette sotto vuoto. Le provette sono diverse tra loro per capacità, per forma , per contenuto e per colore del tappo, in base all’esame che si deve fare.
Nell’effettuare il prelievo i rischi più comuni sono la puntura accidentale di vasi arteriosi, terminazioni nervose, la rottura della vena con stravaso di sangue e conseguente formazione di ecchimosi, ematomi, flebiti.
Prelievo venoso
Prima di procedere con il prelievo venoso si deve preparale il materiale sul carrello:
- siringhe monouso di varie misure o sistema vacutainer;
- provette con porta-provette;
- laccio emostatico;
- antisettico;
- batuffoli di cotone e garze;
- cerotto anallergico;
- forbici;
- bacinella reniforme;
- telini o cuscinetti reggibraccio;
- guanti (monouso o sterili);
- contenitore per rifiuti speciali;
- contenitore rigido per aghi.
Per eseguire il prelievo ematico al neonato, ma anche a bambini nelle fasi evolutive successive, è sempre necessaria la presenza di più di un infermiere pediatrico; se scegliamo le vene della faccia volare dell’avambraccio (basilica e cefalica),procederemo nel seguente modo:
- 1° Infermiere Pediatrico (esecutore del prelievo): dopo aver preparato tutto l’occorrente, porterà il bambino in sala prelievi, si accerterà del digiuno se richiesto e procederà scoprendo l’arto scelto fin oltre la piega del gomito, ponendo il bambino in posizione supina sul lettino;
- 2° Infermiere Pediatrico: passerà un braccio dietro al collo e con la mano terrà ferma la spalla controlaterale. Con l’altra mano afferrerà il polso dell’arto scelto appoggiando l’avambraccio sul corpo del bimbo, mantenendogli il braccio disteso e leggermente abdotto sul piano d’appoggio.
1° Infermiere Pediatrico:
- si laverà le mani e indosserà i guanti monouso,toglierà i tappi di protezione delle provette e gli appoggerà capovolti sul piano di lavoro ( se si usa la siringa monouso);
- porrà telino sotto l’arto del bimbo;
- applicherà laccio emostatico;
- massaggerà il palmo della mano dal basso verso l’alto;
- reperirà la vena da pungere;
- disinfetterà la cute sovrastante;
- prenderà la siringa (dopo aver controllato la scadenza e il funzionamento dello stantuffo);
- afferrerà il braccio del bimbo ponendovi sotto il palmo della mano libera e tenderà leggermente con il pollice la cute verso il basso;
- appoggerà la punta dell’ago sulla zona prescelta e la perforerà inserendo l’ago per circa la meta della sua lunghezza (con la parte smussata dell’ago verso l’alto);
- manterrà ferma la siringa con pollice, medio e anulare e il cono dell’ago con l’indice;
- afferrerà con due dita lo stantuffo e tirando lentamente aspirerà la quantità di sangue necessaria;
- scioglierà il laccio emostatico;
- appoggerà un batuffolo di ovatta imbevuta di disinfettante sul punto di inserzione dell’ago e lo sfilerà lentamente;
- farà mantenere in situ il tampone dal 2° Infermiere Pediatrico senza far flettere il braccio;
- deconnettere l’ago e inserirlo nell’apposito contenitore;
- trasferire il sangue dalla siringa alle provette facendolo scorrere lungo le pareti;
- riempire prima quelle contenenti anticoagulante, chiudendole e capovolgendole delicatamente due o tre volte;
- riempire le rimanenti provette;
- buttare la siringa nell’apposito contenitore;
- sistemare il bimbo e riportarlo a letto o dai genitori;
- inviare i prelievi in laboratorio;
- riordinare il materiale;
- lavarsi le mani.
Nel caso in cui si scelga la vena giugulare; 1° infermiere:
- preparare tutto il materiale in medicheria o nella sala prelievi;
- portarvi il bimbo;
- porre sul lettino il lenzuolino disposto a rombo al fine di immobilizzare bene il neonato;
- spostare il bimbo così immobilizzato verso il bordo del lettino, facendo sporgere il capo oltre il bordo stesso;
- mantenere ferma la spalla del bimbo con una mano;
- iperestendere e ruotare all’esterno la testa del bimbo, con l’altra mano e mantenerla in posizione;
- eseguire il prelievo seguendo sempre le note procedure previo lavaggio sociale delle mani e indossare i guanti;
- mantenere in situ il tampone riempito di disinfettante esercitando una leggera pressione;
- liberare il bimbo dal lenzuolino e sistemarlo, riportarlo a letto;
- inviare prelievi e richiesta in laboratorio;
- riordinare il materiale usato;
- lavarsi le mani.
Nel caso in cui si scelga la vena femorale:
- preparare tutto il materiale in medicheria o nella sala prelievi;
- portarvi il bimbo;
- liberarlo dai pannolini e dagli indumenti ;
- praticare cure igieniche se occorre;
- porre il bambino sul lettino in posizione supina;
- abdurre le ginocchia e mantenerle ferme in tale posizione(2° infermiere pediatrico);
- indossare i guanti previo lavaggio sociale delle mani (1° infermiere pediatrico);
- disinfettare la zona prescelta con un batuffolo imbevuto di soluzione disinfettante;
- eseguire il prelievo seguendo le note procedure;
- mantenere in situ il tampone riempito di disinfettante esercitando una leggera pressione;
- ripiegare in 4 due garze sterili;
- applicarle sul punto di iniezione;
- fissarle con strisce di cerotto in modo da renderle compressive;
- rivestire il bambino;
- riportarlo a letto o dai genitori;
- inviare prelievi e richiesta in laboratorio;
- riordinare il materiale usato;
- lavarsi le mani.
Prelievo capillare
Un altro tipo di prelievo che si fa al neonato, e che serve da screening, è quello capillare. È da considerarsi ottimale nel neonato sano a termine e pretermine, l’esecuzione del prelievo per lo screening tra la 72° ora (3gg.) e la 120° ora (5gg.) di vita. Sono considerati idonei all’esecuzione del test di screening anche i campioni prelevati dopo la 48° ora di vita.
Il prelievo deve essere ripetuto dalla 14°giornata di vita (salvo diverse e specifiche indicazioni del Laboratorio di Screening) nel neonato patologico; in tal caso segnalare sul cartoncino “2° prelievo”. Si segnala che prelievi tardivi, oltre la 30° giornata di vita possono determinare l’insorgenza di False Negatività per Fibrosi Cistica.
Per ogni neonato entro la 2° giornata di vita il personale infermieristico pediatrico provvede, con una normale penna a sfera e badando a non toccare con le mani la carta da filtro, alla completa compilazione del cartoncino per lo screening, che viene allegato alla cartella neonatale su cui viene contrassegnato il giorno previsto per l’esecuzione.
La data dell’esecuzione avvenuta viene indi registrata nell’apposito spazio in cartella, da cui sarà trascritta sul cartellino di dimissione, e viene inoltre annotata sull’apposito registro.
Modalità di esecuzione del prelievo capillare
- Si consiglia l’uso di guanti durante la procedura. E’ importante che la carta da filtro non venga a contatto con le mani ( anche se protette da guanti ), con soluzioni antisettiche, lozioni ed altri materiali utilizzati durante le fasi di prelievo, in quanto tali materiali rischiano di venire assorbiti all’interno dell’area circolare e di compromettere il campione e la diagnosi.
- Posizionare l’arto del neonato in modo da aumentare la pressione venosa. Il flusso sanguigno può essere incrementato riscaldando l’area interessata. Coprire l’area con un asciugamano caldo ad una temperatura che non superi i 42°C(anche se attualmente sono a disposizione degli appositi presidi scalda-tallone monouso). Scegliere la parte esterno-inferiore del tallone per il prelievo.
- Disinfettare il sito con l’apposito disinfettante, asciugare con una compressa di garza sterile e, servendosi di un apposito pungi-tallone, praticare la puntura sul tallone del neonato con un movimento rapido e preciso. Scartare la prima goccia di sangue utilizzando la compressa di garza sterile, procedere appoggiando delicatamente una grossa goccia di sangue sulla carta da filtro. In un’applicazione unica il cerchio stampato sulla carta da filtro deve risultare completamente imbevuto di sangue. Il sangue va applicato da un solo lato della carta da filtro e, per verificare che il campione sia stato ben assorbito dal cartoncino, girare la carta da filtro assicurandosi che la goccia di sangue sia visibile anche sul retro.
- Ripetere il procedimento per tutti i cerchi necessari per il test. Non sovrapporre strati successivi di sangue, e non applicare sangue sulla carta da filtro più di una volta per il medesimo campione. Evitare di toccare o sfregare i campioni di sangue.
- Fare asciugare i campioni all’aria in posizione orizzontale e preferibilmente elevata per almeno 3 ore. I campioni non devono venire a contatto con superfici di alcun tipo, né essere esposti a calore diretto o alla luce del sole. Non conservare in frigorifero. Una volta asciutti riporre i campioni uno sopra l’altro, ruotandoli in modo che le zone imbevute si alternino.
Il prelievo capillare è una procedura che viene utilizzata in neonatologia, non solo per raccogliere campioni di sangue per gli screening neonatali, ma anche per la determinazione dell’ematocrito e della bilirubinemia. Affinché il campione sia valido, per ottenere risultati corretti, è necessario che l’Infermiere Pediatrico esegua correttamente la procedura:
- riscaldare il calcagno con appositi presidi per circa 5-10 min prima di eseguire il prelievo, per aumentare l’afflusso di sangue nella sede interessata in modo da evitare la rottura delle emazie durante la raccolta del prelievo;
- lavaggio sociale delle mani;
- guanti monouso;
- disinfettare il calcagno con cotone idrofilo imbevuto di clorexidina e lasciare asciugare all’aria;
- pungere con l’apposito pungitallone nella parte esterna del calcagno;
- scartare la prima goccia di sangue;
- con la mano dominante afferrare il piede del neonato ponendo le mani a mo di forbice, inserendo la pianta del piede tra l’indice e il medio e poggiando il pollice sotto il tallone;
- esercitare una lieve pressione per favorire l’uscita del sangue;
- per l’ematocrito e la bilirubinemia raccogliere il campione in un apposito capillare in vetro, facendo attenzione e non creare bolle d’aria all’interno, dopo aver riempito il capillare tapparlo con l’apposita plastilina;
- applicare una piccola medicazione con garza pulita e cerotto.
Prelievo arterioso
Il prelievo arterioso, essendo una procedura abbastanza dolorosa, in ambito neonatale non viene quasi mai utilizzata, se non in casi di necessità di tipo pratiche e/o diagnostiche; come nel caso dell’emogasanalisi, che permette di misurare le pressioni parziali dei gas arteriosi ( O2 e CO2) e il PH del sangue. L’esame consiste in un prelievo arterioso a livello delle arterie radiale (polso), femorale (inguine) o brachiale (faccia anteriore del gomito).
Il prelievo viene eseguito con una siringa eparinata, ovvero provvista di anticoagulante. In alternativa al prelievo arterioso può essere eseguita una gasanalisi venosa. Non è richiesto il digiuno. Se il paziente è in ossigenoterapia, l’esame può essere eseguito in:
- aria ambiente
- regime di ossigenoterapia
L’infermiere pediatrico, previo lavaggio sociale delle mani e dopo aver indossato i guanti monouso, pone le dita in posizione perpendicolare alla cute per localizzare meglio la pulsazione dell’arteria. Per trovare il punto giusto bisogna avvertire il punto di massima pulsazione dell’arteria e, per farlo, può essere necessario sollevare le dita e spostarle avanti e indietro. Per una maggiore precisione del punto di inserzione dell’ago, si colloca il punto di massima pulsazione dell’arteria tra il polpastrello e l’unghia. Una volta individuato il punto, si disinfetta la cute con cotone idrofilo e clorexidina per poi procedere, posizionando l’ago a 90° rispetto la cute e non oltre i 3-4 cm dalla piega della mano (inserire l’ago rapidamente per ridurre la sensazione di dolore). Dopo l’estrazione dell’ago è indispensabile esercitare una forte pressione per almeno 5 minuti per evitare la trombizzazione dell’arteria. Applicare una piccola medicazione.
Meglio la puntura del tallone o la venipuntura?
I neonati sottoposti al prelievo dal tallone, mostrano sia un’espressione facciale e dei movimenti corporei che sono indicativi di dolore. Fino a poco tempo fa si riteneva che i neonati non fossero in grado di percepire il dolore a causa di un’immaturità del sistema nervoso periferico, tuttavia è ormai ben dimostrato che le strutture neuronali responsabili della trasmissione della sensazione dolorosa sono ben sviluppati anche nel neonato a termine e nel prematuro.
Pertanto, è stata indotta una revisione (Shah V., Ohlsson A. “Venipuncture versus hell lance for blood sampling in term noeonates (Review)”. The Cochrane Library 2008; 3: 1-18), il cui obiettivo principale è stato quello di confrontare il dolore derivante dalla puntura al tallone con il dolore derivante da venipuntura, nei neonati a termine (età gestazionale > 37 settimane). Gli obiettivi secondari sono stati di confrontare le due tecniche rispetto a:
- rischio di dover eseguire nuovamente il prelievo per campione danneggiato o insufficiente;
- tempo di esecuzione e percezione da parte del genitore del dolore del bambino.
Sono stati inclusi nella revisione 5 studi: i risultati della revisione indicano che la venipuntura è preferibile alla puntura del tallone per il prelevamento di un campione ematico da neonato a termine.
Infatti:
- la venipuntura è meno dolorosa rispetto alla puntura del tallone, secondo tutte le scale per la misurazione del dolore utilizzate nei vari studi. Questo si verifica probabilmente perché mentre la venipuntura è una tecnica che permette di ottenere il campione di sangue rapidamente, la puntura del tallone è costituita da diverse fasi: puntura con la lancetta, spremitura del tallone per ottenere il campione ematico (la durata di questa fase può variare a seconda di caratteristiche individuali legate al tipo di flusso ematico), la disinfezione del tallone e l’applicazione di una medicazione;
- il numero dei bambini che piange dopo la puntura del tallone è significativamente più alto rispetto al numero di bambini che piangono dopo venipuntura, mentre la durata del pianto è significativamente più breve nei pazienti sottoposti a quest’ultima;
- la venipuntura è associata ad un ridotto stato di ansia del genitore che assiste alla procedura, mentre lo stato di ansia osservato nei genitori durante la procedura della puntura del tallone è risultato maggiore;
- il dolore del bambino percepito dal genitore è risultato significativamente minore nei bambini sottoposti a venipuntura rispetto a quelli sottoposti alla puntura del tallone.
Ci sono diversi meccanismi potenziali grazie ai quali il latte materno e l’allattamento al seno forniscono un effetto analgesico. I motivi per cui il latte materno può avere un effetto analgesico sono diversi: la presenza di una persona “che da conforto” (madre), sensazioni fisiche (contatto pelle a pelle con la persona che da conforto), la distrazione dell’attenzione e dolcezza del gusto, la presenza di lattosio ed altri ingredienti. Comparato al latte artificiale, il latte materno contiene una maggior concentrazione di Triptofano, un precursore della melatonina. E’ dimostrato che la melatonina aumenta la concentrazione delle Beta Endorfine e questo è uno dei meccanismi che giustifica l’effetto rilassante del latte materno (Barrett,2000). I neonati pretermine che non sono in grado di assumere direttamente il latte dal seno beneficiano della somministrazione del latte materno direttamente sulla lingua o attraverso il gavage. Tra gli studi che riguardano gli analgesici per il dolore neonatale, l’allattamento al seno e/o l’aggiunta di latte materno risultano essere l’intervento più naturale, facilmente disponibile, facile da usare e privo di rischi potenziali. È un intervento che può essere facilmente adottato dagli operatori sanitari e dai genitori. L’allattamento al seno non ha effetti collaterali.
Un altro intervento può essere l’utilizzo del Saccarosio e il Glucosio (purché ad una concentrazione non inferiore al 25%), somministrato con il ciuccio.